Novo coronavírus impacta na doação de órgãos
“Conseguir um órgão é um ato heroico. Sumiram os doadores, pois as pessoas ficaram em pânico por causa da COVID-19. Os critérios para a coleta de órgãos ficaram mais difíceis, e as equipes de captação não vão mais aos hospitais, só fazem a abordagem telefônica”.
O relato é de um médico que atua no transplante de órgãos em um hospital da rede estadual de saúde de São Paulo, estado onde estão 41% das cerca de 38 mil pessoas que esperam pela doação de um órgão no Brasil, conforme dados do Registro Brasileiro de Transplantes (RBT).
Por ano, são realizados no País aproximadamente 24 mil transplantes. Em 2019, segundo a Associação Brasileira de Transplante de Órgãos (ABTO), foram realizados 6.283 transplantes de rim, 2.245 de fígado, 378 de coração, 173 de pâncreas e 104 de pulmão. A taxa de doadores efetivo cresceu 6,5% em comparação a 2018 e houve o percentual recorde de 60% na taxa de autorizações familiares para os procedimentos.
Em 2020, porém, o novo coronavírus impõe um panorama diferente. “A partir da chegada do vírus no Brasil, em março, houve uma diminuição muito grande na doação de órgãos, eu diria que em cerca de 70%. Certamente, muitos pacientes vão falecer na fila de espera, porque os transplantes diminuirão muito”, afirmou o médico José Huygens Garcia, presidente da ABTO, em entrevista ao O SÃO PAULO.
Menos vagas de UTI
Com a expansão do novo coronavírus pelo Brasil, mais leitos de UTI estão sendo destinados para pacientes com a COVID-19, o que representa um dos complicadores para a obtenção de órgãos para doação.
“Um médico não pode aceitar o órgão de um doador que teve uma morte por acidente vascular cerebral e que esteve na mesma UTI onde havia pacientes com a COVID-19, pois há chance de que o doador tenha tido contato com o vírus”, detalhou Garcia.
O presidente da ABTO conta que no Estado do Ceará, onde atua, alguns transplantes seguem sendo feitos, como os de fígado, mas não se sabe por quanto tempo. “Os hospitais daqui tem colocado o receptor do órgão em UTIs que não tenham paciente com a COVID-19, mas não sabemos se daqui há um mês ou uma semana, essas UTIs já não terão que receber pacientes com o novo coronavírus”, analisa.
Em muitos dos casos, o doador e a pessoa que necessita do órgão não estão no mesmo estado, e com a redução da quantidade de voos comerciais, em decorrência das recomendações de isolamento social, este tem sido outro complicador. “Às vezes, até existe o órgão, mas não se consegue mais transportá-lo em tempo hábil. Para alguns órgãos, este tempo é muito curto. O do coração, por exemplo, é de até quaro horas. O de um fígado, de até dez horas. O rim pode ser até 24 horas, por isso até que este é o órgão que mais viaja de um estado para outro”, explica Garcia.
Responsabilidade compartilhada
Em todo o País, a ABTO já recomenda que os médicos acrescentem no termo de consentimento para a realização do transplante um parágrafo, segundo o qual a pessoa a ser transplantada diz estar ciente da atual pandemia do novo coronavírus, que pode adquirir o vírus durante o procedimento de transplante e que também sabe “da possibilidade de que, em contraindo a doença, as medicações utilizadas para evitar a rejeição do transplante podem torná-la mais grave”.
“É preciso explicar para o familiar e para quem precisa do transplante que se a pessoa fizer o transplante, ela corre o risco maior de ter uma infecção pela COVID-19 no hospital. No caso de um paciente grave na fila, porém, o peso sempre vai prevalecer para a realização do transplante. Não há como não fazer o transplante, por exemplo, de um paciente com falência cardíaca, já que ele tem grandes chances de morrer se não for transplantado”, explica Garcia, detalhando ainda que transplantes que envolvem doadores vivos estão sendo suspensos em praticamente em todo o mundo.
Mas nem tudo por ser adiado
A ABTO já recomenda que se adiem todos os transplantes de tecidos, “exceto no caso de urgência de transplante de córneas”. Já os transplantes não emergenciais de córnea e pâncreas “podem ser postergados, mas não abolidos, pois, em certas circunstâncias, serão necessários ou possíveis”.
A Associação alerta que não devem cessar os transplantes de fígado, pulmão e coração, bem como os de rim, neste caso, com um alerta adicional. “A suspensão [dos transplantes renais] acarretaria grande acúmulo de pacientes em lista de espera para diálise, que também irão sucumbir, caso essas vagas não sejam disponibilizadas. Pacientes em diálise também correm maior risco de aquisição de doenças virais, por dividirem unidades com aglomerados de pacientes, por quatro horas, três vezes por semana”, consta no comunicado da ABTO.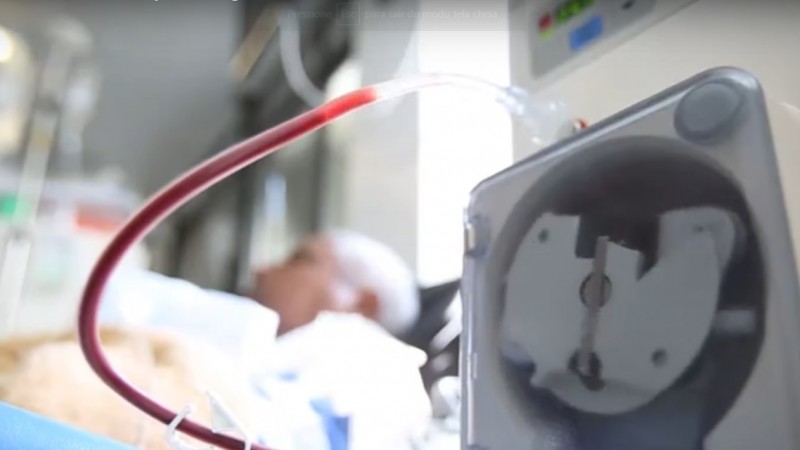
Um médico que atua na rede pública de saúde de São Paulo disse a reportagem sobre os dilemas que têm enfrentado. “No hospital onde estou, optou-se por não parar de fazer os transplantes e avaliar caso a caso. Há determinados casos, porém, que se o doente não faz o transplante, a mortalidade é alta. Como alguém que faz diálise, por exemplo, e que já está com quase todos os acessos entupidos não fará o transplante? Se isso não acontecer em até seis meses, um paciente com esse perfil morre em 50% das vezes por outras causas. É como fazer um cara ou coroa na vida dessa pessoa”, desabafou.
Outra médica que também atua na rede pública comenta sobre a dificuldade do diálogo com quem está há tempos esperando por um transplante: “Até parece uma situação injusta com aqueles que estão na fila dos transplantes a muitos anos ou esperando cirurgias na fila do SUS. No entanto, para que os procedimentos aconteçam nessa época da COVID-19, precisaria haver uma retaguarda da UTI e de que as pessoas tivessem o mínimo de proteção. Se o sistema de saúde não tem como garantir que elas estejam protegidas, o transplante somente aumentará o risco de essa pessoa não sobreviver”.
Testagem dos cadáveres
José Huygens Garcia assegura que na maioria dos estados, diante da transmissão comunitária da COVID-19, os órgãos para doação somente têm sido aceitos pelas equipes médicas após a confirmação de que quem teve morte cerebral, o potencial doador, não está com o novo coronavírus.
“A central de transplante de cada estado deve acordar com o laboratório central para priorizar este exame, já que é algo que vai salvar vidas. Se for priorizado, o processo mais rápido. Aqui no Ceará está acontecendo em até dez horas. O prazo razoável é de até 12 horas. Somente depois do resultado, é que se marca a extração dos órgãos”, detalhou.
Médicos ouvidos pela reportagem disseram que no Estado de São Paulo o resultado desse teste para a COVID-19 tem demorado até três dias. “Imagine, você vai chegar para uma família, por telefone, e perguntar: ‘Você quer doar o órgão do familiar, pois tem uma pessoa precisando? Só que você vai ter que esperar três dias para sepultar o familiar”, disse um dos entrevistados.
 Por quanto tempo esperar?
Por quanto tempo esperar?
Garcia ressalta que todos estes trâmites precisam ser ágeis, dada a instabilidade do quadro de quem já teve morte cerebral. “O coração ainda está batendo e alguns órgãos ainda continuam funcionado, porque o corpo está sobre o efeito de medicação e no respirador, mas caso se retarde muito a retirada do órgão, há o risco de uma parada cardíaca e de se perder todos os órgãos. Além disso, essa pessoa segue ocupando um leito de hospital”, comentou.
E essa é outra angustia do primeiro médico citado nesta reportagem: “Às vezes, pode não dar tempo de fazer esse transplante. Quando dá, o corpo do doador vai permanecer em uma estrutura de UTI, ocupar um respirador, usar droga vasoativa. Diante desse cenário de escassez de UTI, você tem este problema ético: é um cadáver, a pessoa está morta, mas seguirá na UTI esperando até que se retirem os órgãos”.
Posicionamento do Governo de São Paulo
O jornal O SÃO PAULO questionou a Secretaria de Estado da Saúde de São Paulo sobre a adoção de protocolos especiais para os transplantes diante da pandemia do novo coronavírus.
A resposta da Secretaria, por meio de sua assessoria de imprensa, foi que “as equipes de transplantes seguem protocolos de triagem clínica dos potenciais doadores e realizando testes da COVID-19. Conforme protocolo do SUS, pessoas com diagnóstico de COVID-19 com menos de 28 dias da regressão completa dos sintomas não podem ser doadores de órgãos”.
Também houve questionamentos sobre o número de transplantes realizados nos hospitais da rede estadual no mês de março e a quantidade desses procedimentos que foram cancelados ou remarcados em razão da COVID-19. Até a conclusão da reportagem estes dados não foram fornecidos pela Secretaria de Estado da Saúde.
Comente
Testemunhas do amor e da esperança que transformam o ambiente hospitalar
Em um hospital, não há dúvidas de que a UTI é um dos lugares mais temidos. Essa sigla é imediatamente associada a um lugar repleto de dor, sofrimento, em que a ideia da morte está sempre presente, ainda mais quando se trata de uma UTI neonatal ou pediátrica. Definitivamente, ninguém suporta a ideia de ao menos pensar em uma criança sofrendo.
No entanto, depois de frequentar esse ambiente por alguns dias, entende-se o verdadeiro sentido do nome: unidade de terapia intensiva. E, de fato, esse é um lugar onde tudo é vivido de forma bastante intensiva, inclusive o amor e a esperança.
IMERSÃO
Ao entrar pela primeira vez em uma UTI pediátrica de um hospital em São Paulo, em meio ao som dos monitores de sinais vitais, choros, da movimentação de enfermeiras, uma cena chama atenção: junto aos leitos, em pé, com visível cansaço, mas sem perder a esperança, estão elas, as mães. Elas acariciam seus filhos, quando possível, pegam-nos no colo, mesmo que presos aos eletrodos e sondas, ou, então, apenas contemplam com o olhar seus pequenos intubados, sedados, aguardando uma reação.
Depois de dez dias acompanhando a recuperação do meu filho, de 8 meses, após uma cirurgia cardíaca, pude conhecer de perto a vida dessas mães da UTI. E esta reportagem, em vista do Dia das Mães, comemorado no domingo, 12, busca contar um pouco sobre o quanto essas mulheres vivem a maternidade de forma intensa e sobre o quanto presença delas torna o ambiente hospitalar mais humano.
SEGUNDA CASA
Fora da UTI, há uma sala de apoio para os acompanhantes, com banheiro, poltronas e uma televisão. Lá, alguns ficam alguns minutos para descansar um pouco, recobrar as forças e deixar as lágrimas contidas quando estão junto dos filhos. “Eles precisam que estejamos bem, firmes. Isso os ajuda a se sentirem mais seguros”, comentava uma mãe com outra, enquanto comia uma barra de cereais.
Também é possível ver pais que revezam com suas esposas e, quando há necessidade, autorizam a permanência dos avós. No entanto, na maioria, os acompanhantes são as mães, até por razões naturais, como a necessidade de amamentação e o maior vínculo que possuem com os filhos.
A maioria desses pais havia programado ficar alguns dias apenas, mas, devido a complicações na saúde dos filhos, estão lá há semanas ou até meses. Aquele lugar virou a extensão de suas casas, quando não passa a ser o único lugar onde vivem por longos períodos.
HISTÓRIAS
A professora de Física Tenille Martins Victoria, 33, aprendeu a ser mãe dentro da UTI do Hospital Sepaco, em São Paulo. Quando sua filha, Catarina, nasceu, em 3 de fevereiro de 2017, a menina foi encaminhada direto para a terapia intensiva, por causa de uma série de malformações no coração, diagnosticada durante a gestação. Foram 60 dias diretos na UTI.
Com 40 dias de vida, Catarina foi ao centro cirúrgico para ser submetida à sua primeira cirurgia. No entanto, logo após a aplicação da anestesia, a bebê sofreu uma parada cardíaca. Tentaram reanimá-la por 13 minutos, sem sucesso, a ponto de ser declarado o seu óbito. Então, quando o cirurgião abriu o peito da bebê para verificar a causa da morte, o coração voltou a bater. “Até hoje, ele não sabe explicar como isso aconteceu”, relatou Tenille.
Depois disso, Catarina ficou mais 15 dias na UTI sem os pais saberem quais seriam as consequências dessa complicação. “A princípio, estimavam que ela demoraria uma semana para acordar e provavelmente ficaria com sequelas. Só que ela acordou menos de 48 horas depois da parada, como se nada tivesse acontecido”, contou a mãe.
A cirurgia foi finalmente realizada após um mês, sendo bem-sucedida. Com 8 meses, Catarina passou por uma nova cirurgia e, em outubro de 2018, aconteceu a terceira e mais complexa cirurgia com dez horas de duração, no Instituto do Coração (Incor).
VÍNCULOS
Vivendo tanto tempo “internadas” com seus filhos, é inevitável que essas mães criem laços com outras mães e seus filhos, gerando uma verdadeira rede de amizade e solidariedade.
 Com Tenille não foi diferente. “Logo que entrei na UTI pela primeira vez, eu dei de cara com os dois bebês prematuros. Eram muito pequenos, deviam pesar entre 600 e 700 gramas, pele avermelhada. Eles ficavam nas incubadoras ao lado da Catarina”, recordou.
Com Tenille não foi diferente. “Logo que entrei na UTI pela primeira vez, eu dei de cara com os dois bebês prematuros. Eram muito pequenos, deviam pesar entre 600 e 700 gramas, pele avermelhada. Eles ficavam nas incubadoras ao lado da Catarina”, recordou.
Os recém-nascidos eram filhos da analista jurídica Karen Cristina Bonfim Guerreiro, 39, e de Diego Guerreiro Paulo, 40. Ela teve uma gestação tranquila até a 24ª semana. Quando estava para completar 25 semanas, entrou em trabalho de parto e deu à luz os prematuros Théo e Miguel.
As duas mães ficaram muito próximas, uma dando força para a outra nessa jornada de alegrias e tristezas. No mesmo dia em que Tenille comemorava a notícia de que Catarina receberia alta da UTI, ela consolava a amiga que chorava a morte de um de seus gêmeos, Théo, que não resistiu às complicações da prematuridade.
UM DIA DE CADA VEZ
“Quando nós descobrimos a gravidez, imaginamos tudo diferente, bonito. De repente, descobrimos o oposto. Não pude ver minha filha no momento do parto, não houve visitas no quarto do hospital. Foram meses em imersão total na UTI, sem ver outras pessoas”, desabafou Tenille.
Em situações como essa, por mais que os familiares quisessem ajudar, havia um limite. Os pais são os únicos que podem viver tudo de maneira plena. “Eu praticamente não conversava com ninguém de fora, tirei todas as minhas redes sociais do ar. Vivia inteiramente para a minha filha”, acrescentou a professora.
Nesse sentido, o suporte do pai de Catarina, Welingthon Rogério Baptista, foi fundamental. “Ele se preocupava com a minha alimentação para poder aguentar tudo e também para produzir leite para ela. Ele revezava comigo na UTI e sempre buscamos estar juntos nos horários de visita, pois também era importante para nossa filha”, salientou Tenille.
A mãe da Catarina reforçou que na UTI cada instante é muito importante. “No momento, pode estar tudo bem e, em dez minutos, a situação pode se reverter. Cada dia era uma vitória. Falavam para mim que ela ia nascer e morrer, mas viveu um dia, depois outro... Eu aprendi a viver um dia de cada vez e aproveitá-lo ao máximo”, destacou.

PEQUENAS CONQUISTAS
Se para toda mãe cada etapa do desenvolvimento dos filhos é uma conquista, para as mães da UTI isso tem um significado mais especial, como o primeiro sorriso e as primeiras respostas a estímulos. “Não me esqueço da primeira vez que vi minha filha, horas depois do parto; da primeira vez que a peguei no colo, após quatro dias; o primeiro banho que pudemos dar, depois de mais de um mês”, recordou Tenille.
Mas, na UTI, também outros sinais de superação são motivo de alegria, como a reação positiva a uma medicação, a volta de uma intubação, o primeiro som emitido pelo bebê depois da sedação, a primeira urina sem sonda, a liberação da alimentação via sonda e a primeira amamentação no seio materno. Cada um desses passos é comemorado não somente pelos pais, como pelas enfermeiras e médicos.
A passagem por uma UTI também muda a maneira de ver os profissionais da saúde que ali se dedicam. “Eu imaginava que esses profissionais fossem mais técnicos e práticos. Eram carinhosos a ponto de uma bebê estar toda intubada e a mãe não poder pegá-la no colo; de repente, uma médica, que está em plantão há 36 horas, levantar- -se só para pegá-la no colo. Esse é o nível de carinho desses profissionais”, salientou.
Karen confirma o papel fundamental dos profissionais da UTI. “Mesmo nos momentos tristes, quando perdi meu Théo, eu recebi muito carinho dos médicos, enfermeiras, técnicas e fisioterapeutas”, ressaltou.
ESPERANÇA
Quando questionada sobre o que a movia para enfrentar tudo isso, Tenille foi enfática: “Minha filha e o desejo de tirá-la de lá”. Em relação à fé, a mãe revelou que era algo que ela não tinha até o dia que o coração de Catarina voltou a bater após a parada cardíaca no centro cirúrgico. “A Medicina não explica por que ela voltou. A partir dali, eu passei realmente a ter fé.”
A rápida resposta e desenvolvimento de Catarina ao tratamento também são motivos para comemoração da família. Ao contrário das expectativas dos médicos, ela sempre se desenvolveu antes do esperado. Hoje, com 2 anos e 3 meses, Catarina vive como uma criança normal, com o auxílio de medicamentos e acompanhamento médico periódico.
Apesar da dor da perda de um dos gêmeos, Karen não perdeu a fé e a esperança, e se dedicou inteiramente a Miguel, a quem define como seu “milagre”. Cada sinal de evolução do seu quadro lhe dava forças para continuar firme.
Miguel ficou com sequelas da prematuridade, a maior delas foi uma paralisia cerebral. Por conta disso, passa por inúmeras terapias. Mas a mãe faz questão de não ressaltar os aspectos negativos, olha sempre para as conquistas diárias. “Ele está se desenvolvendo no tempo dele. Essas crianças são tão fortes, são uma caixinha de surpresas”.
Para Tenille, é impossível passar pela UTI sem ter a vida transformada. “Todo mundo deveria passar uma semana em um lugar como esse, independentemente de ter um familiar ou não. A UTI nos torna pessoas melhores e mais humanas”, concluiu.
Benefícios da presença materna no hospital
As crianças tendem a ficar transtornadas e angustiadas quando enfrentam a separação dos pais, e, quanto menor a idade, menor é a compreensão das razões dessa ausência. “A presença do acompanhante constitui fonte de proteção, apoio e segurança para o filho e possibilita um conjunto de estímulos agradáveis, tornando o ambiente da UTI menos agressivo”, ressalta um estudo da Faculdade de Enfermagem da Universidade Estadual de Maringá (PR), feito com mães que tiveram filhos internados na UTI. O estudo observou, ainda, que a liberação da permanência materna na UTI possibilita, “além do estreitamento do vínculo afetivo, a redução do estresse emocional tanto da criança como da família, e, como consequência, contribui para diminuir o tempo da internação hospitalar”.
AFETO E SEGURANÇA Diante dos inevitáveis momentos de estresse da criança causados por vários fatores, como medo, dor, insegurança, longos períodos acordados, mudança de ambiente, notou-se que a família representada pela figura da mãe, além de fonte de afeto e segurança, age como mediadora e facilitadora da adaptação da criança ao ambiente hospitalar. Em muitas instituições de saúde no Brasil e no exterior, a estrutura física das UTIs pediátricas é pensada apenas em função da criança. Aos poucos, as administrações hospitalares têm tomado consciência da importância de haver acomodações adequadas para os acompanhantes. De igual modo, os profissionais começam, na medida do possível, a envolver mais os pais nos cuidados básicos dos seus filhos internados, como na higiene pessoal, troca de fraldas e alimentação. A participação das mães nessa terapia intensiva é, também, fundamental para dar segurança a elas e para dar continuidade aos cuidados dos filhos em casa após a alta hospitalar. |
LEIA TAMBÉM: Amor de mãe
 Atualmente, especialistas reconhecem a importância da permanência dos pais no hospital e seu papel no envolvimento do processo terapêutico das crianças.
Atualmente, especialistas reconhecem a importância da permanência dos pais no hospital e seu papel no envolvimento do processo terapêutico das crianças.